肺肉腫様癌(pulmonary sarcomatoid carcinoma/PSC)は、非小細胞肺がんの中でもまれな組織型のひとつで、肺原発悪性腫瘍全体の約0.3〜3%程度とされています。一般的な肺腺がんや扁平上皮がんと比べて悪性度が高く、進行が早い傾向があり、高齢の男性に多い疾患です。初期には無症状のことも少なくありませんが、咳、血痰、胸痛、息切れ、体重減少などをきっかけに見つかる場合があります。
本ページでは、肺肉腫様癌の特徴や原因、症状、診断(画像検査・病理検査・遺伝子検査)、そして治療の選択肢についてわかりやすく解説します。治療を検討されている方やご家族が、いまの状況に合う選択肢を整理し、納得のいく方針を考えるための一助となれば幸いです。
- 肺がんの中でもまれで悪性度が高いタイプ(全体の約0.3〜3%)
- 画像検査で腫瘤を確認し、病理検査や遺伝子検査で確定する
- 遺伝子の異常の有無が治療方針の決定に大きく関わる
肺肉腫様癌(はいにくしゅようがん)とは
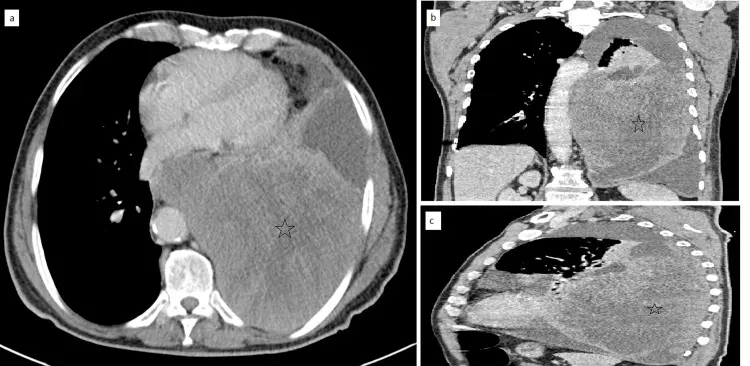
出典:Aichouni N, Kora C, Chbihi FZ, et al. Report of Two Pulmonary Sarcomatoïd Carcinoma Cases With Highlights on the Computed Tomography Features. Cureus. 2021;13(8):e16935.(CC BY 4.0)
肺肉腫様癌(pulmonary sarcomatoid carcinoma/PSC)は、肺にできる悪性腫瘍(肺がん)のうち、まれで悪性度が高い組織型のがんです。肺原発悪性腫瘍全体の約0.3〜3%程度とされ、一般的な肺腺がんや扁平上皮がんと比べて頻度は高くありませんが、高齢の男性に多い疾患です。
肺肉腫様癌は、一般的な肺癌と比較して進行が早く、再発や遠隔転移を来しやすい種類のがんとされ、予後不良なことが多い腫瘍です。特に診断時点で肺に限局せず進行している例も少なくなく、脳、骨、副腎、肺、肝臓などへの転移が問題となることがあります。
初期には無症状のこともありますが、病変が大きくなるにつれて、咳、血痰、胸痛、息切れ、発熱、体重減少、全身倦怠感などが出現します。腫瘍が胸壁や気道などの臓器に進展すると、疼痛や胸水貯留などによる呼吸器症状が目立つようになります。早期に切除できる段階で見つかれば根治を目指せる一方、進行例では治療が難しくなることがあります。
Approaches to Tumor Classification in Pulmonary Sarcomatoid Carcinoma|PubMed Central(PMC)
The Prognosis of Pulmonary Sarcomatoid Carcinoma: Development and Validation of a Nomogram Based on SEER|PubMed Central(PMC)
肺肉腫様癌の原因
肺肉腫様癌は、どのようにして発生するのか、まだ完全には解明されていません。ただし、ほかの肺がんと同じように、喫煙(タバコ)との関係があると考えられています。
また、このがんは、広がりやすさ(浸潤や転移のしやすさ)に関わる遺伝子(ゲノム)の異常が関係している可能性も指摘されています。
最近の研究では、「MET(メット)遺伝子」という部分に異常があるタイプが一定数見つかっており、この異常は治療の選択に関わる重要なポイントとして注目されています。さらに、30~40%の肺肉腫様癌がん患者さんに「KRAS遺伝子」異常が認められるという報告もあります。
そのため、日本肺癌学会が発行する肺癌診療ガイドラインでも、肺肉腫様癌を含む非小細胞肺がんに対して遺伝子異常の有無を調べる検査(ドライバー遺伝子検査)が推奨されており、肺肉腫様癌でもこうした遺伝子検査を行うことが重要と考えられています。
Approaches to Tumor Classification in Pulmonary Sarcomatoid Carcinoma|PubMed Central(PMC)
Clinicopathological characteristics and prognostic factors of pulmonary sarcomatoid carcinoma: a large population analysis|PubMed Central(PMC)
肺肉腫様癌の診断
肺肉腫様癌は、病院にて画像検査、病理検査、免疫染色、遺伝子検査を組み合わせて診断します。
まず胸部X線(レントゲン検査)や胸部CTで肺腫瘤の有無や大きさ、周囲組織への浸潤を確認します。必要に応じてPET-CTや頭部MRIなどを行い、リンパ節転移や遠隔転移の有無を評価して病期(ステージ)を決定します。
肺肉腫様癌を確定するためには、がんの組織を採取して詳しく調べる「病理検査」が重要です。 具体的には、気管支鏡検査やCTで位置を確認しながら組織を採る検査、または手術で取り出した組織を用いて診断します。
ただし、肺肉腫様癌は一般的な肺がんとは見た目(細胞の形)が異なるため、診断が難しいことがあります。そのため、「免疫染色」という特別な検査を行い、 がんの性質や種類(どのタイプの細胞からできているか)を詳しく調べます。これによって、似た病気(中皮腫や肉腫など)との見分け(鑑別)を行います。
さらに、がんが進行している場合や再発した場合には、治療を選ぶために遺伝子やタンパク質の特徴を調べる検査が重要になります。例えば「PD-L1」というタンパク質の量や、遺伝子の異常の有無を調べることで、どの薬が効きやすいかを判断する材料になります。
特に「MET遺伝子の異常(MET exon14 skipping変異)」があるかどうかは、治療方針に大きく関わる重要なポイントです。
肺肉腫様癌の一般的な治療法
肺肉腫様癌の治療は、がんの進み具合(ステージ)や体の状態、遺伝子の変化・特徴などをもとに決められます。
基本的には一般的な肺がん(非小細胞肺がん)と同じような治療が行われますが、肺肉腫様癌は抗がん剤や放射線が効きにくいことがあるため、治療方法の選び方がとても重要です。
早期の場合(まだ広がっていない場合)
がんを取りきれる状態であれば、手術が最も重要な治療です。
肺の一部を切除し、周囲のリンパ節もあわせて取り除きます。 早い段階で完全に切除できれば、長く生きられる可能性(長期生存)も期待できます。
進行している場合・再発した場合
手術が難しい場合は、薬による治療(薬物療法)が中心になります。
従来の抗がん剤は効果が限られることもありますが、 最近では免疫療法(免疫チェックポイント阻害薬)が効果を示すケースもあります。また、がんに特定の遺伝子の異常がある場合には、その異常を狙った分子標的治療(ピンポイントの治療)が使えることもあります。
放射線治療について
放射線治療は、がんの広がりを抑えたり、症状を和らげたりする目的で放射線を照射する治療です。
がんがある範囲に照射しますが、一般的な肺がんほど効果が高くない場合もあるとされています。
肺肉腫様癌における保険診療の限界
肺肉腫様癌に対する保険診療では、手術、化学療法、免疫療法、放射線療法などが行われます。
しかし、肺肉腫様癌はまれながんであり、一般的な肺癌に比べて標準治療のみでは十分な効果が得られにくい場合があります。
実施できる化学療法の限界
肺肉腫様癌では、従来の細胞障害性抗がん剤に対する反応性が低いことが報告されており、進行例では十分な腫瘍縮小が得られないことがあります。そのため、標準的な化学療法だけでは病勢コントロールが難しいケースも少なくありません。
化学療法に伴う「きつい」副作用
肺肉腫様癌に対する薬物療法では、使用するレジメンに応じて、食欲不振、吐き気、倦怠感、骨髄抑制、しびれ、皮疹、肺障害などの副作用が起こりえます。特に年齢が高い患者さんには影響が現れやすいです。
さらに、免疫療法では免疫関連有害事象に注意が必要です。
治療効果と副作用のバランスを慎重に見ながら進める必要があります。一般的な肺癌治療と同様、患者さんの体力や併存症によっては、十分な治療強度を保てない上に、日常生活が苦しくなる場合があります。
保険診療ではカバーしきれない再発・進行のリスク
肺肉腫様癌は、切除後であっても再発率が高く、手術を実施しても、約50%の患者さんは手術後5年以内に再発などで命を落としてしまいます。また進行例では局所再発や遠隔転移を来しやすい腫瘍です。そのため、治療後も定期的な画像評価と慎重な経過観察が欠かせません。
肺肉腫様癌で重要な最新治療の考え方
肺肉腫様癌では、現時点で最も重要なのは、「遺伝子異常の有無を調べること」と「免疫療法の適応を評価すること」です。特にMET exon14 skipping変異やKRAS遺伝子変異は肉腫様癌で比較的高頻度とされ、標的治療の候補となりえます。
また、肺肉腫様癌ではPD-L1高発現例が比較的多いことが報告されており、免疫チェックポイント阻害薬が有効となる可能性があります。ただし、すべての症例で有効とは限らず、遺伝子異常、全身状態、腫瘍量などを総合して判断する必要があります。
当院では、このPD-L1に対して外側からの無力化と内側からのmRNA分解を同時に行う「ハイブリッド免疫療法」も提供しています。
核酸医薬(アプタマー・miR-34a mimic)というがん治療の新しい選択肢
近年、がん治療全般において、分子レベルの異常に着目した核酸医薬の研究が進んでいます。
その中でも特に当院では、根本的な原因に直接作用することが期待される「アプタマー」「RNA干渉を利用した核酸医薬(siRNA など)」「miR-34a mimic」といった核酸医薬を、新たな治療の選択肢として提供しています。
アプタマー核酸医薬は、がんに特有に発現している異常なタンパク質に結合することで、その働きを抑えてがん細胞の増殖を抑制したり死滅させたりする次世代の治療薬です。
miR-34a mimic 核酸医薬は、がんになって失われた体に本来備わる「がんを抑える力」を取り戻す新しい治療薬であり、がんの成長や増殖を止め、自然ながん細胞の死滅を促します。
以上のような遺伝子レベルでの最新の治療薬をがん中央クリニックグループのクリニックでは提供しています。
欧米では、がんの部位ではなくどのような遺伝子やタンパク質異常があるか、ということに注目して治療法を決定する研究や臨床試験が行われています。
日本では一部の遺伝子レベルの治療が保険でも行われていますが、国際的には遺伝子レベルの治療において遅れを取っています。がん中央クリニックグループのクリニックではいち早く遺伝子レベルの異常に焦点をあてた診察・治療を導入しています。
「アプタマー核酸医薬」や「miR-34a mimic 核酸医薬」治療をオススメする患者様
核酸医薬(アプタマー・miR-34a mimic)は肺肉腫様癌のほとんどの患者様におすすめできる治療法です。
どのような患者様に効果が期待できるのかを以下に具体的に解説します。ぜひご自身のパターンに合わせて核酸医薬による治療をご検討ください。
治療方法がない、標準治療では治療困難な患者様へ
肺肉腫様癌では、病状や体力、副作用などの理由で、保険診療の標準治療だけでは選択肢が限られることがあります。そうした場合でも、がんに関わる分子レベルの異常に着目する核酸医薬は、標準治療とは異なるアプローチで治療を提供することが可能です。
核酸医薬(アプタマー・miR-34a mimic)は目立った副作用が現れにくく、「体力がないため抗がん剤はできません」などと説明された方でも、治療の提案が可能です。
さらに、まだ治療ができる体力があるにもかかわらず選択肢がなくなり、緩和を勧められている方にとっても、新たな治療の選択肢として検討いただけます。
がん中央クリニックグループでは、核酸医薬を含め、様々な治療を組み合わせながら患者様の状態や疾患に応じて、患者様一人ひとりに合わせたテーラーメイドの核酸医薬による治療を提案、提供しています。
保険診療(標準治療)との併用で相乗効果が期待
核酸医薬(アプタマー・miR-34a mimic)は、肺肉腫様癌への化学療法などの薬物療法や放射線療法と併用でき、治療効果として相乗効果が期待できます。
なぜなら、化学療法は産生された肺肉腫様癌の細胞やたんぱく質に作用しますが、「アプタマー核酸医薬」や「miR-34a mimic 核酸医薬」は、がん細胞やたんぱく質が産生される前段階に作用するため、肺肉腫様癌の細胞に対して作用するポイントが異なるからです。
そのため、核酸医薬(アプタマー・miR-34a mimic)は、抗がん剤治療などの薬物治療や放射線療法といった標準治療を行っている患者様におすすめできる治療法です。肺肉腫様癌の症例では、手術前や手術後も抗がん剤治療を行う場合がありますが、そのような患者様にもおすすめできます。
がんは放置していると大きくなっていくため、肺肉腫様癌では様々な治療法を組み合わせてがんを小さくすることが重要です。標準治療に加えて核酸医薬(アプタマー・miR-34a mimic)を併用することで、異なる治療手段から肺肉腫様癌の縮小を目指せます。
肺肉腫様癌は肺がんの中でも悪性度が極めて高いと言われています。そのため、完治を目指すためには様々な治療法を組み合わせて治療を行うことが重要です。
再発を抑制、防止するため。手術前後のすべての患者様
肺肉腫様癌が発見され手術を行った場合、5年以内に約半数の患者様が再発などにより命を落とすと報告されています。
保険診療ではこの高確率での再発予防目的に、術前化学療法や術後補助化学療法という抗がん剤治療が勧められるケースがあります。しかし、肺肉腫様癌には抗がん剤の効果が比較的乏しい上に、抗がん剤治療には副作用もあるため、体力があまり無い高齢の患者様や副作用が心配な患者様には実施できません。
したがって、肺肉腫様癌手術前後のあらゆる患者様は「核酸医薬(アプタマー・miR-34a mimic)を併用し、再発する可能性を少しでも低くすることが重要と言えます。
治療継続可能な副作用
核酸医薬(アプタマー・miR-34a mimic)には目立った副作用が起こりにくいです。特に、化学療法で起きやすい嘔気、食欲不振、倦怠感、脱毛、貧血、命に関わる副作用などはほとんど起こりません。
核酸医薬の副作用としては、一時的な微熱、頭痛、アレルギー反応(0.3%以下)などがあります。解熱鎮痛剤など薬物を使う場合もありますが、自然と改善する副作用が大半であり、治療を継続するのに支障をきたしません。
「体力面や仕事面で副作用の不安がある」「標準治療を続けながら副作用をできるかぎり抑えたい」といった方でも受けていただける治療となっております。
肺肉腫様癌の完治を目指して保険診療と患者様に合った自由診療を組み合わせるのがおすすめ
肺肉腫様癌は完治(治癒)を目指せる疾患であり、適切に治療を行うことが重要です。
肺肉腫様癌の発症要因の1つとして遺伝子異常があるため、保険診療と「アプタマー核酸医薬」や「miR-34a mimic 核酸医薬」を組み合わせることがおすすめです。
保険診療ではカバーできない場合には、「アプタマー核酸医薬」や「miR-34a mimic 核酸医薬」を行うことで腫瘍縮小効果や再発抑制効果などが期待できます。
がん中央クリニックグループのクリニックではこのような「アプタマー核酸医薬」や「miR-34a mimic 核酸医薬」をはじめ、患者様1人ひとりに合ったがんの自由診療を提案いたします。肺肉腫様癌の患者様は、どのような状況の場合でも是非お気軽にご相談ください。



 浸潤性小葉がんは、乳がんの一種で、乳腺の「小葉(母乳をつくる部分)」から発生し、周囲の組織にじわじわと広がっていくタイプのがんです。
浸潤性小葉がんは、乳がんの一種で、乳腺の「小葉(母乳をつくる部分)」から発生し、周囲の組織にじわじわと広がっていくタイプのがんです。