ご自身の状態にあったがん治療を選ぶために。
ステージ2のがん治療の選び方と考え方
ステージ2から他臓器に再発が見つかった場合、ステージ4になります。
ステージ2のがんは、リンパ節への転移がある、または原発のがんがある程度大きい状態でありながら、他臓器への転移が確認されていない段階です。手術や放射線で原発部位やリンパ節の転移を取り除くことが基本的な治療となり、再発予防のために抗がん剤が使われることもあります。しかし、画像検査では確認できないほど小さながんがすでに他臓器に転移している可能性も否定できません。このページでは、ステージ2のがんの特徴や標準的な治療方法に加え、見えない微小ながんに備えて手術の前後に全身治療を組み合わせるという当クリニックグループの治療の考え方をご紹介します。
手術で完治を目指す今だからこそ、全身に作用する追加の治療をご提案します。
がん光免疫療法、核酸医薬、分子標的ワクチン療法など、様々な治療法を用いていあなたのがんと闘います。 がん治療にまよった時に。最先端のがん治療を掲載!
手術後の"見えないがん"に備える
再発予防の選択肢があります。
無料でお届け・速達指定OK

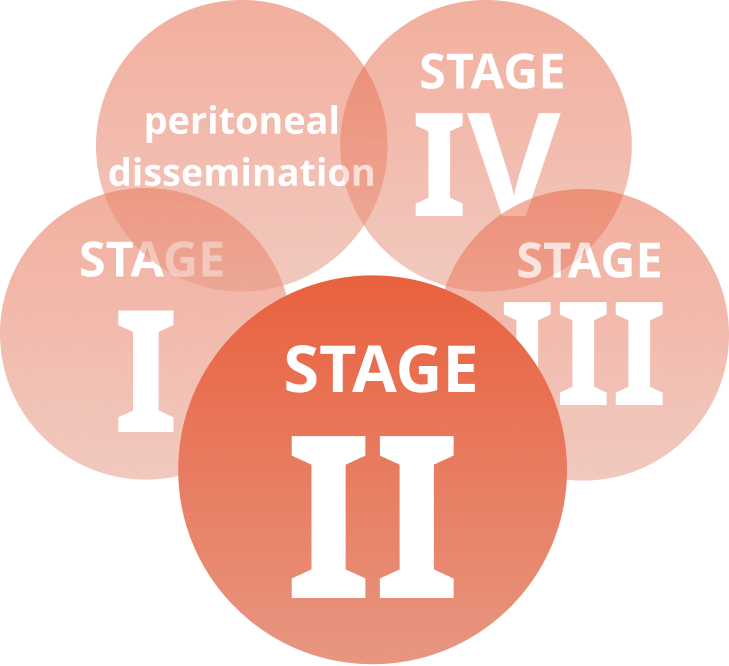
ステージの決め方
がんが一番初めに出来た場所のことを原発のがんと言います。その「原発のがんの大きさ」と「リンパ節転移の大きさと数」、「多臓器転移の有無」の3つでステージが決まります
ステージ2のがんとは
「原発のがんがそれほど大きくない」、「リンパ節転移がある」、「多臓器への転移が無い」という状態のがん、もしくは「原発のがんがそこそこ大きい」、「リンパ節転移が無い」、「多臓器への転移が無い」状態のことが多いがんになります。
治療方法
転移がないか転移があってもリンパ節のみなので、原発のがんやリンパ節の転移部分を手術や放射線で取り除くという治療になります。
治療後は見えているがんが無くなるという状態(寛解状態)になります。寛解とは完治ではなく、がんが画像で確認出来ない状態です。
重要 がん治療の問題点
画像で見えるがん細胞だけではないかもしれない
ステージを決めるのに「原発のがんの大きさ」と「リンパ節転移の大きさと数」、「多臓器転移の有無」の3つを調べて決めるのですが、通常はCTやPET-CT、MRIなどの画像で調べます。これらの画像でがんがあるかどうかを調べるのに、大体1センチ以上の大きさが必要になります。
しかし、がん細胞の大きさは10ミクロンと1/100ミリの大きさです。 1/100ミリのがんを見つけるのに1センチ以上のがんしか見つけられない画像検査を行って、ステージを決めます。したがって、「多臓器への転移がない」という判断は、「1センチ以上のがんの転移がない」ということになります。逆に言えば「1センチ未満のがんの転移があるかもしれない」ということです。
仮に「1センチ未満でも多臓器に転移があれば、いきなりステージ4」です。言い換えれば「ステージ4にも関わらずステージ2と診断されたがん」が一定数存在しているということになります。
待っているだけでは遅いかもしれない
主治医もそれが分かっているので、手術の後、5年待ちましょうとなります。
それは、「リンパ節や多臓器に1センチ以下のがんの転移があるかもしれないけど、それを見つけることが出来ないので画像に映るくらい大きくなるのを待ちましょう」ということです。
5年待ってみて、どこからも再発が無ければ、5年前の手術の時に完治してましたということを5年後に教えてくれるということになります。
逆に3年後に肝臓から再発が見つかるということは、「あの時、肝臓に転移が無くステージ2と診断したけれども、実は手術の前から肝臓に転移があり、ステージ4だったんだね」というのが3年後に分かったということになります。
追加の治療の必要性
ステージ2でも見えないがんの転移がある可能性(実はステージ4だったという可能性)があります。その可能性がある程度高いので抗がん剤の話が出ることもあります。
ただ、抗がん剤をしても再発が起こる可能性がある程度高いので、追加で全身治療が必要だとがん中央クリニックでは考えています。
問題は、そのがんがどこに残っているか分からない点です。
候補としては、原発部分の手術の取り残し、リンパ節、脳、肺、肝臓、腹膜、胸膜、骨など多岐に渡ります。ただ、残っていたとしてもCTやPET-CTなどの画像に映らないレベルの小さながんとなります。多臓器に転移が一つでもあれば、大きさに関わらずステージ4になります。
それを何もしないで待つよりも、ステージ4だったとしてもがんが小さければ薬でがんを消す可能性がより高いとがん中央クリニックグループでは考えています。
ゆえに、ステージ2でも手術の前後に全身治療を追加することが、がんに打ち勝つのに必要な治療と考えています。
治療の選択方法
まだ見えない小さいがんには全身治療
どこにあるか分からないがんをあらかじめ予防的に治療を行うには全身治療が必要になります。
重粒子線などの放射線や当グループのクリニックなどで行っている光免疫治療などの局所的な治療は再発予防には使えない治療になります。
※手術の後は基本的にはCTやPET-CTなどの画像にはがんが映りません(寛解状態)。放射線や光免疫療法は画像をみて、がんの部位にレーザーを照射する治療になります。なので、照射箇所が無い状態になります。
※光免疫療法で血管内に光を照射している医療機関が存在していますが、再発とは手術の後にがんが転移するのではなく、既に転移しているがんが大きくなることを言います。その状態で血管内に光を照射しても意味のないことになります。そういった知識のない医療機関は危険なので治療は避けた方が良いと思っています。
※光免疫療法や放射線治療にはアブスコパル効果と呼ばれる免疫を使った追加の効果が表れることがあります。ただ、再発予防で行う場合、どこに照射したら良いか分からない(原発にはがんがないが、肝臓や肺にはあるというパターンが多い)のと、アブスコパル効果が起こる頻度がそれほど多くないというデメリットがあります。
全身治療の中でも当グループのクリニックで使っている分子標的ワクチンや他クリニックでよく見かける樹状細胞療法、分子標的薬、免疫チェックポイント阻害剤の様にタンパク質をターゲットとした治療は再発予防には向きません。
標的としているタンパク質が残っているかもしれないがんすべてに存在しているとは限らないからです。
これらの治療はがんを小さくすることには優れている可能性がありますが、がんが残る可能性が高い治療ということになります。
向いている治療
ステージ2のがん治療の場合、術前と術後によって向いている治療が異なります。
・術前、もしくは術後の抗がん剤と併用、もしくは先駆けて使う場合
核酸医薬
手術で見えているがんを取り除けたとしても、体内のどこかに極めて小さながん細胞が残っている可能性があります。ステージ2では再発リスクが一定程度存在するため、抗がん剤とあわせて全身に作用する治療を組み合わせることがあります。
核酸医薬は、がんの増殖に関わる遺伝子や異常なたんぱく質の働きを調整することで、画像で確認できないような微小ながん細胞にも広くアプローチできる点が特徴です。体への負担が比較的少ないことから、再発予防として用いられることがあります。
また、p53の働きが弱くなっているタイプのがんでは、抗がん剤や放射線が効きにくい場合があることが知られています。抗がん剤治療の前後や治療中に核酸医薬を併用することで、核酸医薬そのものの働きに加えて、抗がん剤の作用を補う可能性が報告されています。
当グループのクリニックでは、がんが持つ性質に合わせて複数の核酸医薬を組み合わせる治療設計を行っており、個々の状態に応じた再発予防の提案を行っています。
がん抗原に対する特異性が極めて高い
世界的に注目される次世代医薬
アプタマー 核酸医薬
ノーベル賞を受賞した技術から生まれた
がんに根本から働きかける次世代医薬
RNA干渉 核酸医薬
がんになって失われた体に本来備わる
「がんを抑える力」を取り戻すmiR-34a mimic 核酸医薬
がん治療の無料相談受付中
ここまでお伝えしたとおり、がん治療には「これをすれば大丈夫」という絶対的な方法はありません。その時々の状況や症状に応じた適切ながん治療を理解し、選択していくことが重要です。
当グループのクリニックは、がん治療の専門医療機関として、患者さまに幅広い選択肢をご提供できるよう努めております。また、さまざまながんの症状に対応できるよう、先端医療を積極的に取り入れています。
標準治療から自由診療まで、多角的な視点でがんと闘う患者さまをサポートしたいと考えております。
本内容についてのご質問や、現在抱えているがん治療に関するお悩みなどがございましたら、どなたでもお気軽にご相談ください。
手術で完治を目指す今だからこそ、全身に作用する追加の治療をご提案します。
がん光免疫療法、核酸医薬、分子標的ワクチン療法など、様々な治療法を用いていあなたのがんと闘います。 がん治療専門クリニック がん中央クリニックグループ 東京名古屋大阪福岡 手術後の再発、転移が心配な方、 まずは、ご自身に合った相談方法をお選びください
手術後の"見えないがん"に備える
再発予防の選択肢があります。
経過観察中でも何かできることはないかとお考えの方へ。
無料がん相談専用フリーダイヤル0120-752-712